慢性炎症与心脑血管疾病
Chronic inflammation and Cardio-cerebrovascular disease
在我国,心脑血管疾病已经超过癌症成为了第一大死因,在国际上也如此。
以往以为心脑血管疾病是由高血脂引起的。所以在上个世纪末他汀类的药物问世时,医界曾经有过一段兴奋期,认为随着有效降血脂药的问世,心脑血管疾病的发生将会大幅下降。
但现实很残酷,他汀类药物从开始的几种,发展到现在的十几种甚至几十种,心脑血管疾病的发生率不但没有下降,还在节节攀升。
这说明高血脂或者是高胆固醇血症,根本就不是心脑血管疾病最重要的致命因素。以前将动脉粥样硬化与高胆固醇血症联系在一起是错误的。
直到最近学界才意识到,炎症才是动脉粥样硬化的主要因素。炎症不但与动脉粥样硬化的发生有关,它还促进血栓的形成,而后者是动脉粥样硬化极为令人恐惧的晚期并发症——心肌梗死与中风的源头。
下面这张图就描述了动脉粥样硬化是如何发生的。
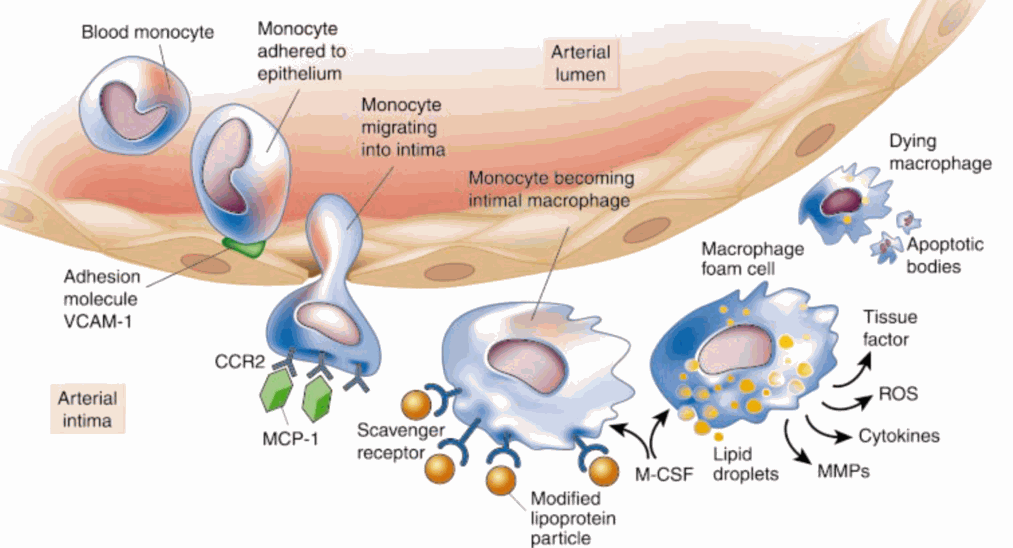
图中浅褐色的部分代表血管内皮,血管内皮上方泛红的部分代表血液,左上角的圆形细胞我们称为单核细胞,单核细胞在血管内皮发生炎症时,血管内皮会分泌一种粘附分子,在图中是以绿色表示的,粘附分子将单核细胞粘附到血管内皮上来,最后,单核细胞穿过了血管内皮,到了血管内皮的下面,当单核细胞穿过了内皮细胞以后,经过一系列的反应,单核细胞就变成了巨噬细胞(图中右下角的细胞),巨噬细胞将我们称为脂滴的一些脂质(图中小的黄色的圆球)吞噬到细胞内,此时巨噬细胞就变成了泡沫细胞,它是动脉粥样硬化斑块的最主要成分。如果说泡沫细胞很多,而且存在的时间很长,会造成什么结果?造成动脉粥样硬化。
下面这张图就展示了血管发生动脉粥样硬化以后会变成什么样子。
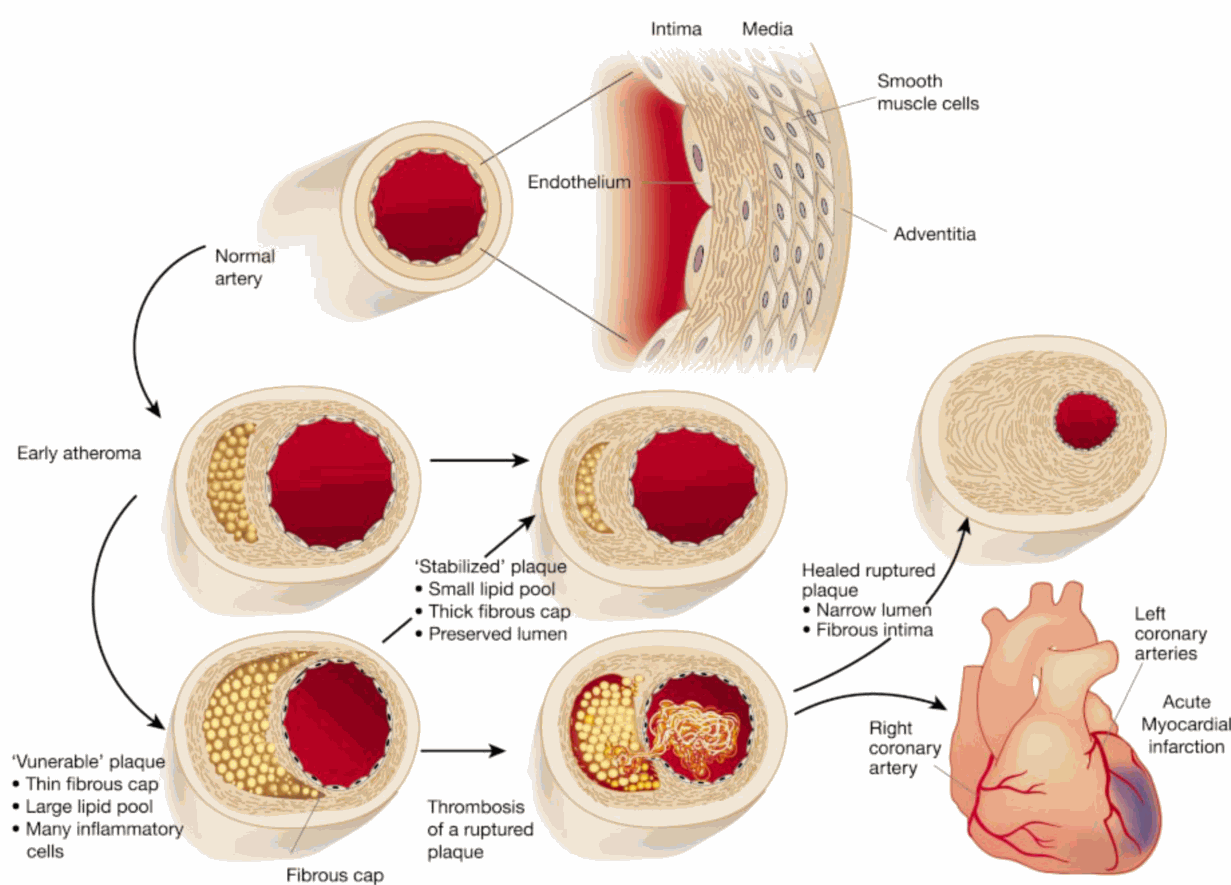
图中最上面一排代表正常的血管,管壁很规整、光滑。中间这排是血管发生动脉粥样硬化以后,血管管壁变厚且变的不规则,如果动脉粥样硬化斑块纤维化、机化了,那还是万幸,为什么?因为这东西没有漏出来。但是,如果说动脉粥样硬化斑块炎症还在不断的发生、发展的话,那么有一天血管内膜会破裂,如上图就有东西漏出来,这块东西就是血栓!人们发生脑血栓、心肌梗死、肺栓塞、甚至是肠系膜上动脉栓塞,下肢动脉的栓塞,这些都是这个动脉粥样硬化斑块破裂造成的。上图中心脏发紫的这一块,就是心脏的一个冠状动脉的分支被堵上。这就是心肌梗死。
现在大家都很清楚了,动脉粥样硬化或者是心脑血管疾病的罪魁祸首,不是高血脂,而是慢性低烈度炎症。这在临床上得到普遍证实,比如,在动脉粥样硬化斑块中,发现炎症因子的表达都是很高的。系统性炎症以及粥样斑块局部微环境的炎症反应,是导致斑块破裂的主要原因。如果一个人在体检时发现他的C反应蛋白水平升高的话,那么他发生动脉粥样硬化的可能性要比普通人高几倍、十几倍甚至几十倍。
因此,抗炎症治疗就是预防动脉粥样硬化斑块破裂的最根本、最有效的办法。
国外通过对大量标本的研究发现,慢性炎症的一些标记物,如C-反应蛋白和人血清淀粉样蛋白A等的升高,还意味着有心肌梗死历史的患者存在再次发作的危险。
慢性炎症除了与上面提到的动脉粥样硬化、心肌梗死等有关外,还与高血压有关,高血压患者外周血液里面的炎症因子表达水平都是高的。发生高血压的最主要原因就是外周血管的阻力增加,它是由炎症引起的,由于慢性炎症的关系,血管内皮发生功能障碍,血管内皮的舒张和收缩出现问题,最后导致动脉管壁的僵直,高血压也就随之发生了,而动脉僵直本身也是高血压患者发生心血管病的危险因素。
以上表明,慢性炎症跟心脑血管疾病的几乎所有问题都有关系。
除此之外,炎症还是心律失常的确切病因。以前不知道心律失常到底是什么原因引起的,特别是非常严重的心律失常,比如房颤,它的发生率非常高且非常危险。房颤可能导致心房里血液不能及时打出,而在内里形成的漩涡,漩涡形成后会在心脏的心房壁上面形成一种栓子,或者叫凝血块,这种凝血块一旦脱落,与动脉粥样硬化斑块的栓子是一样的,所以房颤是一种非常危险的疾病,而且这种疾病的发生率还在逐年提高。
现在西医和现代医学对房颤还没有什么太好的解决办法,除了用物理干预,比如除颤或者是其他手术,但都不能解决根本问题,解决根本问题的唯一途径就是抗炎症治疗。
有资料表明,房颤患者血清中C-反应蛋白的基础水平较常人为高,更有甚者,看似正常的人如果C-反应蛋白水平升高,将来发生房颤的可能性较常人高出几倍。因此,抗炎症不仅可以治疗房颤,还可以预防房颤的发生。
我们用抗炎症的办法来治疗房颤,效果就特别好。举个例子,我母亲87岁,以前每年都要发几次房颤,最近两年用抗炎症治疗的办法,老太太再也没有发作过房颤。
房颤如此,其他的心律失常也如此。我本人在念大学的时候,因为病毒性心肌炎引起两联律、房心早搏,休学了一个学期,那时我的心跳乱的一塌糊涂,根本不能正常上课。后来,两联律、房早暂时止住了,但后续只要感冒、疲劳了,就容易复发。这些年经过抗炎症治疗,我再也没有发作过早搏。这说明我们现在的研究结论是对,心律失常的唯一致病因素就是慢性炎症。
慢性炎症还是心力衰竭的病因,这个大家可能比较陌生。事实上心力衰竭的发生率是奇高的,特别是现在心脑和心血管疾病发生率节节攀升的情况下,比如说心肌梗死,心肌梗死以后,在一段时间以内发生心衰是必然。
医学对心力衰竭治疗已经快将近一个世纪了。以前的治疗方法就是用毛地黄,即兴奋心肌的药物,但是治疗了将近一个世纪,治疗的有效率还在原地踏步。现在的研究表明,心力衰竭就是慢性炎症的结果。心衰患者外周循环中的细胞因子显著升高,且升高的水平与心衰的严重程度和预后有关。炎症细胞的浸润与神经元介质的激活诱导心肌细胞损伤和死亡以及心肌纤维化,并最终导致心功能障碍和心衰的发生。
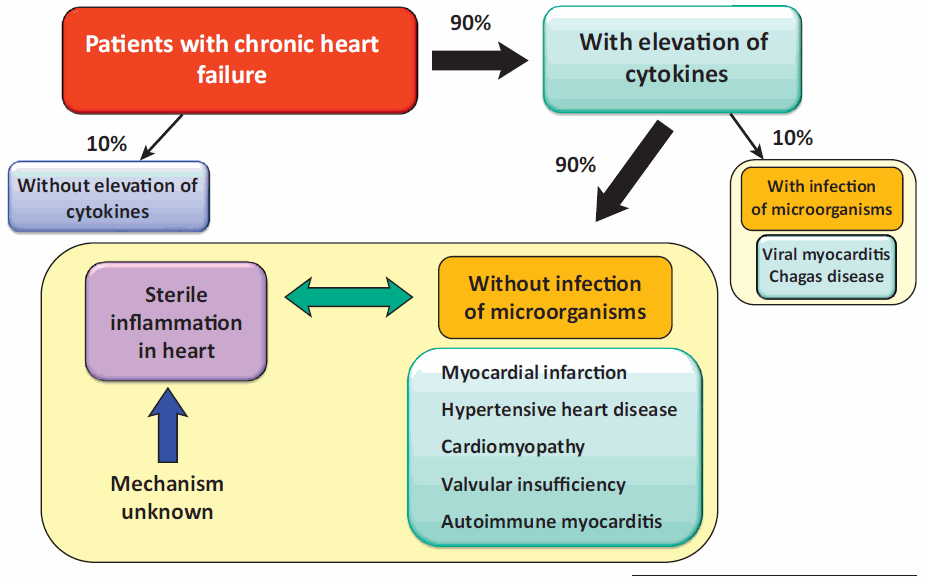
上面这张图就描述了慢性心力衰竭的病人和慢性炎症之间的关系。在这些病人当中,约90%慢性心衰者表现为血清炎症因子水平升高,只有10%的人在正常范围以内,而在90%的炎症因子升高的病人当中,有90%的人是没有细菌和其他微生物感染的,即无菌性炎症。无论这些心衰是由心肌感染、高血压型心脏病、心肌病、瓣膜功能不全引起的,还是由自主免疫性心肌炎引起的,其结果都是有慢性炎症的存在。这一持续性无菌性炎症的机制尚不清楚,但我们在此方面是有些心得的。
慢性炎症的预防
一方面,慢性炎症几乎与所有慢性疾病有关,而引起炎症的原因又错综复杂,如代谢性内毒素血症,肥胖,氧化应激,机体的代谢产物(尿酸等),环境因素(环境中的内毒素)等等,慢性炎症的预防和治疗肯定不是一件轻而易举的事情。
另一方面,我们可以通过对慢性炎症的控制,达到预防和治疗与之相关的疾病的目的。比如,我们可以通过阻止慢性炎症,减缓衰老以及延缓与年龄相关的疾病的发病时间,从而获得健康与长寿。
1、补充益生菌
革兰氏阳性的双歧杆菌与内毒素血症呈负相关,增加肠道中双歧杆菌的数量能降低外周血中内毒素的表达水平。益生菌能改善糖耐量并恢复葡萄糖诱导的胰岛素分泌。另外,内毒素血症与葡萄糖耐受不良、空腹高胰岛素血症、炎症标记物、脂肪组织和体重增加等均成正相关,而双歧杆菌则与这些标记物呈负相关。因此,补充益生菌对减轻炎症是有益的。
补充益生菌较好的方式是自制酸奶加菊粉。
2、微量饮酒
众所周知,饮酒与高尿酸血症强烈相关,这可能与尿酸产出升高及排泄减少有关。同时,也有研究表明,少量饮酒可降低2型糖尿病的危险性,并降低胰岛素抵抗,冠心病,自主性甲状腺功能减退,骨质疏松,缺血性中风,健康状态等等。
3、关于西药抗慢性炎症
白介素1是引发局部及系统性炎症反应的细胞因子,它在心血管疾病的发病中起重要作用。因此,国外有人用一种全人源性抗IL-1β单克隆抗体预防该病的发生,其基本原理就是企图截断炎症反应的链条。问题是,几乎所有的炎症反应都不是单一的炎症因子作用的结果。因此,几乎所有这样的预防和治疗模式都失败了。这也充分暴露出西医在这个问题上的局限性。
同样,阿司匹林对C-反应蛋白升高者也具有预防心脑血管疾病,包括心肌梗死、中风、心源性猝死和周围血管疾病等的作用,但是,它也不能直接降低C-反应蛋白的表达水平。同时它的毒副作用,如消化道溃疡等也是被大家诟病的。
也有人将他汀类药物用于炎症的干预,但效果都极为有限。同时,鉴于有些他汀类药物可能会增加糖尿病以及认知障碍的危险,因此,确实需要其他抗炎症药物用以取代此类药物。
目前为止,用于预防慢性炎症的药物只有阿司匹林与他汀类。有人建议用所谓的免疫抑制剂抗炎症治疗,如甲氨蝶呤,这就有点黔驴技穷的味道了。须知这个药物是用来治疗恶性肿瘤的,毒副作用大尚且不说,其本身就可以诱导新的癌症的发生。
4、关于中药抗慢性炎症
如此看来,在抗慢性炎症这一问题上,医界似乎是一筹莫展了。其实不然,中药的天然属性及其多靶点协同作用几乎是对抗慢性炎症的必然选择。实践已证明了这一点,我们将历经三十余年的研发成果正式投产,现已面市。因此,可以大胆地预言,未来的一段时期,起码在抗慢性炎症这一领域,将是中药独领风骚的时代。
5、好的生活习惯:
饮食均衡
保证充足睡眠
适量锻炼身体
避免烟草
每天一小口纯中药配制酒
每天200毫升自制酸奶加菊粉
。。。
参考文献:
1、Sikora, E. , Giovanni, S. , & Mario, B. . (2010). Curcumin, inflammation, ageing and age-related diseases. Immunity & Ageing I & A, 7(1), 1-1.
2、Cani, P. D. , Neyrinck, A. M. , Fava, F. , Knauf, C. , Burcelin, R. G. , & Tuohy, K. M. , et al. (2007). Selective increases of bifidobacteria in gut microflora improve high-fat-diet-induced diabetes in mice through a mechanism associated with endotoxaemia. Diabetologia, 50(11), 2374-2383.
3、Baliunas D. O., Taylor B. J., Irving H., Roerecke M., Patra J.,Mohapatra S. et al. Alcohol as a risk factor for type 2 diabetes: a systematic review and meta-analysis. Diabetes Care 2009; 32: 2123–32.
4、Baliunas D. O., Taylor B. J., Irving H., Roerecke M., Patra J.,Mohapatra S. et al. Alcohol as a risk factor for type 2 diabetes: a systematic review and meta-analysis. Diabetes Care 2009; 32: 2123–32.
5、Ronksley P. E., Brien S. E., Turner B. J., Mukamal K. J., Ghali W. A. Association of alcohol consumption with selected cardiovascular disease outcomes: a systematic review and meta-analysis. BMJ 2011; 342: d671.
6、Carle A., Pedersen I. B., Knudsen N., Perrild H., Ovesen L.,Rasmussen L. et al. Moderate alcohol consumption may protect against overt autoimmune hypothyroidism—a population-based case–control study. Eur J Endocrinol 2012; 167: 483–90.
7、Rapuri P. B., Gallagher J. C., Balhorn K. E., Ryschon K. L.Alcohol intake and bone metabolism in elderly women. Am J Clin Nutr 2000; 72: 1206–13.
8、Patra J., Taylor B., Irving H., Roerecke M., Baliunas D., Mohapatra S. et al. Alcohol consumption and the risk of morbidity and mortality for different stroke types—a systematic review and meta-analysis. BMC Public Health 2010; 10: 258.
9、Powers J. R., Young A. F. Longitudinal analysis of alcohol consumption and health of middle-aged women in Australia. Addiction 2008; 103: 424–32.
10、Ridker, P. M. , Thuren, T. , Zalewski, A. , & Libby, P. . (2011). Interleukin-1β inhibition and the prevention of recurrent cardiovascular events: rationale and design of the canakinumab anti-inflammatory thrombosis outcomes study (cantos). American Heart Journal, 162(4), 0-605.
11、Ridker, & P., M. . (2001). High-sensitivity c-reactive protein : potential adjunct for
12、global risk assessment in the primary prevention of cardiovascular disease. Circulation, 103(13), 1813-1818.
13、Sattar, N. , Preiss, D. D. , Murray, H. M. , Welsh, P. , & Ford, I. . (2010). Statins and risk of incident diabetes: a collaborative meta-analysis of randomised statin trials. The Lancet,375(9716), 735-742.
14、Moreira, D.M.,da Silva, R.L.,Vieira, J.L.,et al.(2015).Inflammation and anti-inflammatory drugs in coronary artery disease.Am J Cardiovasc Drugs,,15(1):1-11.